El uso de la anestesia general en odontopediatría representa una ventaja a la hora de tratar niños con muy difícil manejo de conducta o con patologías complicadas. El objetivo de este estudio fue conocer las indicaciones y complicaciones del tratamiento bajo anestesia general en nuestro medio y la evolución de la demanda de tratamiento en la última década. Se efectuó un estudio retrospectivo. Entre los resultados destacan: 1.857 pacientes menores de 18 años tratados en la última década. El 77% de las indicaciones fue para tratamiento de caries (50, 4% en pacientes con déficit físico-psíquico y 22, 8% en dentición primaria), y el 19, 9% de cirugía oral por alteraciones de la erupción dental. Los efectos adversos fueron poco relevantes. Se observó un incremento progresivo de la demanda de tratamiento bajo anestesia general.
| Dirección Postal: Dr. Miguel Angel Paladino E-mail: paladino@ciudad.com.ar Las necesidades de sedación, analgesia o anestesia fuera del área quirúrgica se han extendido de tal manera que los servicios de anestesia no pueden cubrir todos los requerimientos de un hospital de gran magnitud. Esto plantea la obligación de organizar y crear la logística necesaria que permita que las bondades de estos métodos lleguen a todos los pacientes al menor costo y con la mejor atención. La entera organización de estas estrategias, depende directamente del servicio de anestesia, que tendrá como obligaciones contactar los servicios y departamentos que se involucrarán en estos procedimientos, crear los protocolos de trabajo necesarios y definir cuáles son las actividades que necesitan la presencia o no del anestesiólogo. Además, supervisará el equipo necesario que asegure el bienestar del paciente: la máquina de anestesia, los monitores, el carro de paro y todos los medicamentos necesarios para estas situaciones. Se encargará de facilitar la educación continua, creará las historias y las bases de datos necesarias para registrar los eventos que se suceden y decidirá el destino final del paciente El organigrama N°1 ilustra el algoritmo de trabajo para analgesia y anestesia fuera del área quirúrgica. 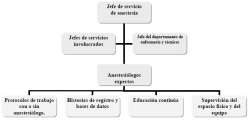 Sin duda que la primera anestesia general en un paciente ambulatorio fue empleada por la odontología para la extracción de piezas dentales. Esta asociación entre la anestesiología y la odontología data del año 1844, cuando Horace Wells realizó una extracción dental posterior a la administración de óxido nitroso; en 1860, Gadner Quince Colton reportó 24000 anestesias con ese gas para la extracción dental en un periodo de 6 años. Posteriormente, a principios de los años 90 del mismo siglo, Mckesson introduce un equipo que permite administrar al paciente un flujo anestésico intermitente durante la realización de todo el procedimiento: Hacia el año 1967, la mayoría de las anestesias eran administradas por cirujanos dentales, dentistas practicantes e inclusive por familiares de los doctores sin ningún tipo de entrenamiento. Más adelante, en los últimos 40 años, se ha ido perfeccionando este método introduciendo de manera obligatoria el entrenamiento adecuado del personal encargado de administrar la anestesia general y/o sedación hasta llegar a la presencia imprescindible de un especialista en anestesiología para tal fin, así como la introducción de un monitoreo básico durante el transoperatorio. Por otro lado, el número de extracciones dentales y la anestesia general en odontología han ido disminuyendo debido a algunos factores tales como:
Ha sido difícil estandarizar las definiciones de sedación y sus diversos grados, y delimitar las diferencias con la anestesia debido al estrecho margen que se presenta entre una y otra. En 2001, la Joint Comission on Accreditation of Healthcare (JCHO), basándose en las recomendaciones de la ASA, revisó los diversos conceptos sobre la nomenclatura en la materia, llegando a cuatro definiciones fundamentales que prácticamente han sido adoptadas a nivel mundial.
La evaluación preoperatoria involucra una exhaustiva revisión de la historia clínica y el examen físico. Además es preciso investigar la presencia de algún antecedente personal o familiar importante: complicaciones anestésicas anteriores en el niño o en alguno de sus familiares para descartar la presencia de hipertermia maligna; limitaciones físicas tales como artritis reumática juvenil, que puede afectar la habilidad de extender el cuello o abrir la boca con amplitud, requiriendo el uso de técnicas anestésicas especializadas como es la intubación con laringoscopio flexible de fibra óptica; considerar que el síndrome de Down está asociado con inestabilidad atlantoaxial, cuello corto, lengua grande e hipotonía muscular, y la existencia o no de patologías significativas para el manejo anestésico de estos pacientes (diabetes, cardiopatías, asma bronquial, hiperreac-tividad bronquial, discrasias sanguíneas). Debemos establecer un régimen de ayuno apropiado con la edad para minimizar el riesgo de broncoaspiración, sin provocar irritabilidad o hipoglucemia en el niño. La utilización de la premedicación en estos tipos de procedimientos siempre ha sido un punto de discusión, ya que la mayoría de los pacientes son tratados como ambulatorios y los estándares establecen el no uso de sedantes de manera rutinaria. Sin embargo, al referirnos al paciente pediátrico, el empleo de la premedicación con ansiolíticos se vuelve casi imperativo. El fármaco más utilizado es el midazolam, por vía oral a razón de 0.5 mg/kg y por vía nasal de 0.3 mg/kg. Dentro de esta premedicación también nos referimos a la utilización de antieméticos, para disminuir la presencia de náuseas y vómitos, bastante comunes en este tipo de cirugía. Además se puede utilizar la metoclopramida intravenosa a dosis de 0.15 mg/kg en niños menores de 6 años de edad y de 2.5 a 5 mg/kg 3 a 5 minutos previos a la inducción en niños de 6 a 14 años. Otro fármaco utilizado es el ondasetron a 0.15 mg/kg/dosis, inmediatamente antes de la inducción anestésica. Asimismo, durante la inducción pueden presentarse náuseas y vómitos como consecuencia de la hiperreflectividad laringea, pero especialmente por la relajación del cardias, lo que puede traer como consecuencia el reflujo del contenido gástrico hacia la cavidad oral y aumentar el riesgo de broncoaspiración en el paciente lo cual trae consigo consecuencias broncopulmonares graves. Éstas pueden ser disminuidas administrando, previo al acto anestésico, antagonistas H2 especialmente la ranitidina, que eleva el pH gástrico y disminuye el contenido líquido del estómago; la dosis a utilizar es de 1.5 mg/kg/día. También contamos con la famotidina, de mayor eficacia, a razón de 0.5 mg/kg/día, cuya administración debe comenzarse por lo menos 24 horas antes de la cirugía. El dolor debe controlarse previo al acto quirúrgico (inclusive 24 horas antes); generalmente se utiliza paracetamol a dosis de 10 a 15 mg/kg/dosis cada 4 a 6, sin exceder 5 dosis en 24 horas. Los fármacos antiinflamatorios no esteroideos son muy efectivos para el control y alivio del dolor de la cirugía dental: el diclofenac vía oral a 1-2 mg/kg/día, el ibuprofeno a 20 a 40 mg/kg/dosis de carga y luego mantenimiento con 20 mg/kg cada 6 a 8 horas vía oral y el ketorolac intravenoso a 0.5 mg/kg. Nosotros usamos además, con excelentes resultados, ketoprofeno a 1 mg/kg/dosis en goteo en 20 minutos aproximadamente, y/o ketamina o S ketamina a 0.25 mg/kg/dosis en la inducción anestésica antes de iniciarse el acto quirúrgico; también pueden utilizarse los opioides en el posoperatorio inmediato en bolos simples, por ejemplo, morfina a 0.05 mg/kg intravenoso o codeína a 1 mg/kg vía oral. Otra técnica esencial en el control del dolor trans y posoperatorio es el uso de anestesia regional con bupi-vacaína o ropivacaína en todos los pacientes sometidos a tratamientos odontológicos, independientemente del uso de anestesia general para la resolución del problema dental. En nuestra práctica diaria, este método nos ha dado excelentes resultados, no solo en el control del dolor, sino también para disminuir los requerimientos anestésicos durante el transoperatorio, lo que provoca una mayor y mejor pronta recuperación en los niños, disminuyendo así su estadía en la sala de cuidados posanestésicos y, por ende, su pronto retorno a casa. Es otro punto a tratar en la evaluación preanestésica. Berry y col. demostraron que ocurre bacteriemia en el 65% de niños sanos que fueron sometidos a extracciones dentales. Este hallazgo fue transitorio; raramente persistía más allá de los 15 minutos posteriores después de haber completado el procedimiento dental. Pero el riesgo está aumentado en niños portadores de una cardiopatía, por lo que se indica el uso de antibióticos profilácticos para evitar una endocarditis bacteriana. La Sociedad Británica de Quimioterapia Antibacteriana sugiere que los antibióticos parenterales sean administrados justo antes de la inducción anestésica en pacientes con riesgo de endocarditis, mientras que la Asociación Americana de Cardiología recomienda que los antibióticos orales se mediquen 1 hora antes de iniciar la cirugía, y la vía parenteral 30 minutos previos a la cirugía. Existe un grupo de niños de alto riesgo que requieren el uso de anestesia general para la resolución de su problema. Dentro de este grupo se encuentran los pacientes con problemas de aprendizaje, niños en los cuales se ha intentado, sin éxito, realizar el procedimiento bajo anestesia regional; los pacientes con historia conocida de alergia a los anestésicos locales, y los pacientes nerviosos a los que deba realizarse múltiples extracciones dentales, entre otros (ver Cuadro II). La aceptación o no del procedimiento odontológico depende de la edad cronológica, de la madurez social del niño, del entendimiento de lo que se va a hacer y de las experiencias pasadas del paciente.
La sedación puede ser consciente, definida como una inducción farmacológica controlada que provoca una mínima depresión del nivel de conciencia, que le permite al paciente mantener permeable la vía aérea y responder adecuadamente al llamado verbal y/o a la estimulación física; o profunda, definida como una inducción farmacológica controlada que provoca un estado de depresión del nivel de conciencia, donde el paciente puede haber perdido parcialmente los reflejos protectores de la vía aérea, al mismo tiempo que es incapaz de responder al llamado verbal y/o a la estimulación física. De estos dos tipos de sedaciones la más utilizada y recomendada es la consciente, que debe realizarse siguiendo los mismos lineamientos establecidos para la anestesia general en cuanto al ayuno y a la monitorización transoperatoria. Actualmente, los fármacos utilizados para tal fin son las benzodiacepinas (midazolam), los opiáceos (remifentanil), los hipnóticos de acción corta (propofol), la ketamina, como agente disociativo, y más recientemente un nuevo representante de los alfa 2 agonistas: la dexmede-tomidina, que proporciona un excelente nivel de sedación además de brindar analgesia y ansiólisis. Se la usa a dosis de 0.2 a 0.7 mcg/kg/hora en infusión. La Academia Americana de Odontólogos Pediatras establece objetivos e indicaciones de la sedación conciente en el paciente pediátrico sometido a procedimientos odontológicos (ver Cuadro III).
Esta no difiere mucho de la realizada para otros procedimientos en pediatría; la más utilizada es la inducción inhalatoria. especialmente en niños menores de 6 años de edad, debido a la no utilización de agujas, lo que incrementa altamente el nivel de ansiedad de estos pacientes. Para ello, en el 92% de las inducciones utilizamos el sevofluorano, por su rápida y suave inducción, y por alcanzar la profundidad anestésica deseada en menor tiempo que con el halotano y con menos efectos adversos (cardíacos). Generalmente acompaña a este agente halogenado el óxido nitroso, a pesar de que en los últimos estudios realizados se ha demostrado que su presencia no contribuye a acelerar el efecto hipnótico del sevofluorano; no obstante, se lo utiliza como coadyuvante de la analgesia en estos pacientes. Para la inducción intravenosa se pueden usar igualmente tiopental sódico, ketamina o propofol, siendo este último el recomendado para este tipo de procedimientos ambulatorios, de corta y mediana duración en la mayoría de los casos, debido a sus características farmacológicas bien conocidas; asimismo se puede utilizar un relajante neuromuscular no despolarizante de acción corta o intermedia para la intubación traqueal, como es el caso del mivacurio, atracurio, cis-atracurio, bromuro de rocuronio y de vecuronio, entre otros . Para el manejo de la vía aérea se han utilizado diferentes técnicas buscando siempre ofrecer al cirujano el mejor campo operatorio con la máxima seguridad para el paciente, y por supuesto para el anestesiólogo. Existen una serie de consideraciones a tener en cuenta en el manejo de la vía aérea de estos pacientes, a saber:
 En la actualidad, el método estandarizado para per-meabilizar la vía aérea de estos pacientes es la colocación de un tubo traqueal, especialmente la intubación nasotraqueal. Con ella, toda la cavidad oral queda despejada para el cirujano y el anestesiólogo puede asegurar mejor una adecuada entrega de oxígeno al paciente para lograr un óptimo intercambio gaseoso y, por ende, la oxigenación deseada a los diferentes tejidos y órganos; además se consigue una mejor protección contra la broncoaspiración en estos pacientes. También se ha utilizado la máscara laríngea en algunos procedimientos odontológicos, que tiene las desventajas de no proteger contra la broncoaspiración, filtrar sangre o secreciones presentes en la cavidad oral, interferir en la colocación del abreboca del cirujano y limitar el campo operatorio del mismo. En procedimientos dentales menores se utiliza una pequeña máscara nasal que se coloca sobre la nariz, a través de la cual se administra una mezcla de oxígeno, óxido nitroso y halogenado manteniendo al paciente en ventilación espontánea. Este método es utilizado principalmente para extracciones dentales no complicadas, extracción de dientes supernumerarios y la extracción de dientes traumatizados (ver Fig. 2).  En nuestra institución se utiliza como técnica de permeabilización de la vía aérea la intubación nasotraqueal, y en caso de imposibilidad de pasar el tubo a través de las fosas nasales o simplemente por ser contraindicada esta vía, se procede a la intubación traqueal por vía oral. Cuando es necesario obtener una sedación conciente como técnica anestésica, se coloca al paciente una cánula nasal para la administración de un flujo constante de oxígeno y óxido nitroso durante la realización del procedimiento. Durante la cirugía odontológica en pediatría se realiza generalmente con sevofluorano, isofluorano y el desfluorano, debido a las propiedades farmacológicas de estos agentes inhalatorios. Dichos anestésicos tienen una baja solubilidad en sangre, lo que permite una rápida y completa recuperación del paciente; además, son menores los efectos adversos tales como las arritmias cardíacas, tan frecuentes con el halotano. Sin embargo, debemos tener presente que con estos agentes se han reportado delirio y alucinaciones al despertar. Otro fármaco utilizado con excelentes resultados en el mantenimiento es el propofol en infusión continua. Ambas técnicas deben ir asociadas a opiáceos, preferiblemente de acción corta (por ejemplo remifentanil), que actúan como coadyuvantes en la analgesia multimodal del paciente. Otra técnica que se debe aplicar en todo paciente que va ser sometido a anestesia general para un procedimiento odon-tológico es la anestesia regional (bloqueo de las ramas del trigémino que intervienen en el área que va ser intervenida por el cirujano). La finalidad es disminuir los requerimientos anestésicos en el niño y ser parte de la estrategia analgésica posoperatoria de ese paciente (ver Fig. 3). La ventilación puede ser espontánea o controlada, dependiendo de la técnica anestésica utilizada (sedación o anestesia general). Una vez finalizado el procedimiento odontológico, procedemos a la extracción del tapón de gasa colocado después de la intubación traqueal en la rinofaringe, para posteriormente, previo a una aspiración suave de la cavidad oral, extraer el tubo traqueal. Cuando fue necesario realizar una intubación traqueal durante una cirugía ambulatoria, el paciente debe ser destinado a una sala de cuidados postanestésicos por un período no menor de 2 horas y vigilado por personal entrenado.  Uno de los parámetros principales para determinar el alta es la tolerancia oral; sin embargo, en estudios recientes se ha demostrado que aquellos niños que han recibido una adecuada hidratación perioperatoria no precisan alcanzar dicha tolerancia para ser enviados a su casa. Existen peligros en la anestesia pediátrica para cirugía odontológica que en el paciente adulto generalmente no se presentan; esos riesgos muchas veces no son tomados en cuenta, a pesar de que pueden ser tan graves al punto de colocar al niño en peligro de muerte. Dentro de esas complicaciones encontramos las más temidas por el anestesiólogo: las que se relacionan con la permeabilidad de la vía aérea y, por ende, con la adecuada oxigenación de los tejidos del paciente. Ejemplos son: la hipoxia y la hipercapnia, consecuencia de un laringoespasmo, de un broncoespasmo, de un tubo traqueal doblado u obstruido por secreciones y, en el peor de los casos, como resultado de una broncoaspiración de sangre, secreciones o restos propios de la cirugía; y la inobservancia o desconocimiento de una patología asociada relevante en el manejo anestésico del paciente, como es el caso de una cardiopatía o de la presencia de un desorden neurológico, por ejemplo, la parálisis cerebral, que condiciona al niño a tener permanentemente secreciones bronquiales abundantes, así como posiciones físicas que pueden dificultar el manejo de la vía aérea. |

.jpg)




















